
第91期
出刊日:2020-07-15
返回上一層從名人罹肝癌、換肝 看肝病防治
在國內政壇及地方具有高知名度的台中市大甲鎮瀾宮董事長顏清標,日前傳出因罹患肝癌接受換肝手術,引發社會極大關注。肝病防治學術基金會多年來積極宣導肝病防治,呼籲國人應該透過篩檢了解自己有無B、C肝,並視結果定期追蹤及治療,才能減少肝癌威脅,達到消滅國病的目標。
諮詢/吳耀銘(臺大醫院外科部主治醫師、臺大醫學院外科教授)、成佳憲(臺大醫院放射腫瘤科主治醫師、臺大醫學院腫瘤醫學研究所教授)
撰稿/張雅雯、黃靜宜
根據媒體報導,顏清標董事長有C肝病史,2012年就曾因肝硬化、肝癌接受過手術。2020年3、4月間,因檢查出肝發炎指數及甲種胎兒蛋白數值異常升高,進而發現又長出2、3公分的肝腫瘤。醫師評估需換肝,兒女紛紛表達捐肝意願,經配對最後由次子進行活體捐肝,手術順利完成。
據報導,顏清標換肝前還花費數十萬元接受質子治療,醫院說明目的是要降低日後復發機會。此外,顏家受肝癌困擾的不只他,顏清標的三弟也罹患肝癌,也評估接受質子治療。
肝癌若早期發現,治療首選仍是手術切除或電燒,至於肝臟移植有條件限制,並非所有患者都可做,且需有肝臟來源。國內由於大愛捐贈的肝臟器官數量較缺乏,臨床上以親屬間的活體肝臟捐贈為大宗。
在台灣,肝病一向有國病之稱,最主要的原因就是B型肝炎與C型肝炎感染者眾多,而這兩種肝炎病毒又是導致肝癌最主要的原因。一般提到的肝病三部曲,就是指感染B肝或C肝病毒後,有一部份人會變成慢性肝炎,接著走向肝硬化、肝癌的過程。
B、C肝病毒主要經血液傳染
早年常見家族多人罹患肝癌
在民國74年之前,台灣的B型肝炎有一半是經由母子「垂直傳染」而來,另一半則是「水平傳染」,也就是皮膚有傷口或是黏膜,又接觸到帶有病毒的血液或體液而受到感染。包括輸血、打針、血液透析、穿耳洞、刺青、共用牙刷、共用刮鬍刀,都可能是B型肝炎的水平傳染途徑。
C型肝炎也會透過上述水平傳染途徑的方式傳播,不過經由母子垂直傳染的情況非常少,這是和B型肝炎不同的地方。
在台灣,肝癌有明顯的家族性,因此像顏清標兄弟先後得到肝癌的例子,並不罕見,但這不代表肝癌會遺傳,主因是家族多人有B肝帶原或感染了C肝。
因此預防肝癌的根本之道,應該從了解自己有無B、C型肝炎做起。肝病防治學術基金會多年來除了透過媒體或演講等方式宣導,也上山下海到全台各地舉辦免費篩檢活動,就是希望民眾藉由抽血了解自己有無B、C肝,才知道接下來應該持續追蹤及早期治療;萬一罹患肝癌,也才能早期發現、早期治療。
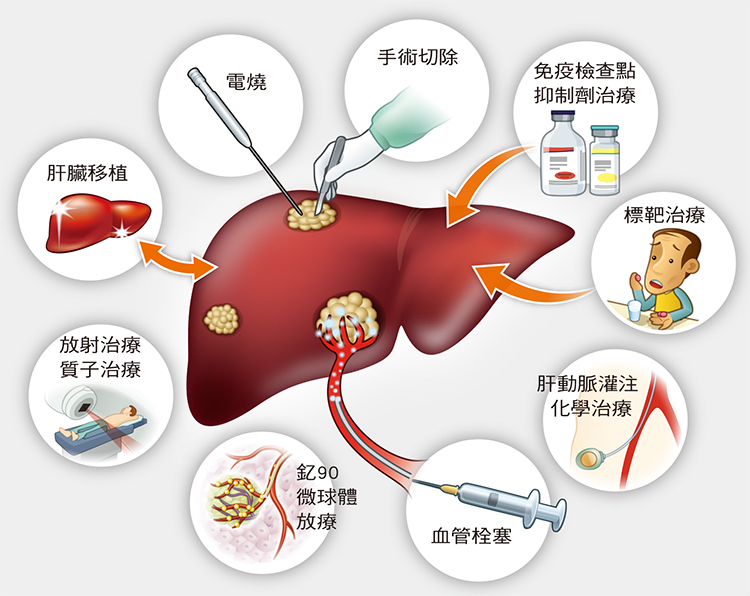
肝癌根除治療為手術切除或電燒
換肝亦是選項
肝癌愈早期發現,愈有機會透過手術切除或電燒處理,這兩種都稱為根除性治療,肝臟移植(換肝)也是選項之一。
換肝又可分為屍肝移植及活體肝臟移植,歐美國家因為大愛捐贈的肝臟來源比較多,不僅以屍肝移植為主,肝臟移植甚至是第一線治療的選擇之一;而台灣因肝病患者眾多,長期都有1、2千人在肝臟移植等候名單上,等到肝臟的機率只有7~10%,因此台灣每年執行約500例肝臟移植,高達8成以上都是親屬之間的活體肝臟捐贈。
至於肝癌要選擇開刀或換肝?尤其是曾經切除肝腫瘤後又復發的人,要再開刀還是換肝?其實有利有弊,有沒有肝硬化是考量關鍵之一。因為肝硬化是整個肝臟都硬化,開刀只是切除腫瘤的部分,開刀後仍須提防現在硬化的結節不知何時又會形成腫瘤。
至於肝臟移植是把整個肝臟都換掉,等於同時處理肝腫瘤和肝硬化。但移植是個大手術,除了要有肝臟來源,還要評估患者是否符合移植的標準,且術後要一輩子吃抗排斥藥物,影響也很大,所以如何選擇需仔細衡量。
肝癌換肝需符合相關條件
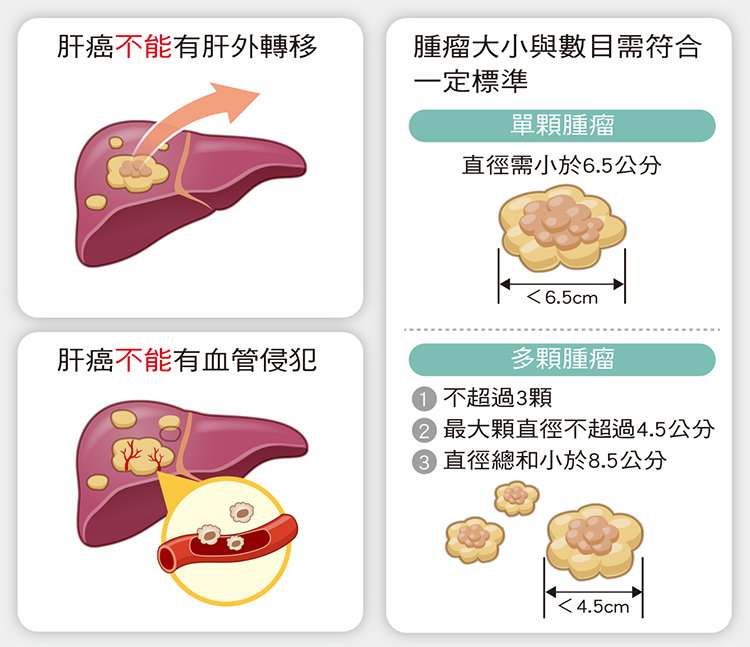
肝癌要換肝必須符合一些條件,台灣目前採用的是美國加州大學舊金山分校的認定標準(UCSF Criteria),條件如下:
一、肝癌不能有肝外轉移。因為換肝後必須終生吃抗排斥藥,會壓制身體的免疫力,如果肝癌已經轉移出去還換肝,反而會讓轉移出去的癌細胞更活躍,包括再次侵犯新的肝臟。
二、肝癌不能有血管侵犯。不論肝癌侵犯到肝靜脈或門靜脈都不適合換肝,因為癌細胞容易隨血液循環跑到全身,移植後復發機率很高。
三、需評估腫瘤的數目與大小。目前建議單顆腫瘤直徑小於6.5公分,或是腫瘤總數不超過3顆、最大顆腫瘤直徑小於4.5公分、且腫瘤直徑總和必須小於8.5cm,才能施行肝臟移植。
若不符換肝條件可先縮小腫瘤?
肝癌一旦有肝外轉移或血管侵犯,不能做肝移植,這點比較沒有爭議,不過近年醫界對於腫瘤大小與數目是否能做移植有不同看法,有人認為非絕對禁忌。所以臨床上也有一種降期(downstaging)做法,也就是在病人病況允許下,透過血管栓塞、電燒、放射線治療、肝動脈化療甚至質子治療等方式,先縮小腫瘤的大小或減少顆數,將肝癌期別降下來,以符合上述UCSF移植的標準。
另外,對符合移植標準的病人於等待合適肝臟期間,也可以針對較大腫瘤施予血管栓塞或放射治療,減緩腫瘤惡化,避免換肝前超過UCSF標準,爭取更多的肝移植等待時間。
治療方式又以栓塞為主。質子治療因為費用十分昂貴,比起立體定位放射治療較少使用,且每個人對治療的反應不盡相同,未必都能達到縮小腫瘤或殺死腫瘤的效果。
服用B、C肝抗病毒藥物
降低換肝後肝炎復發機率
此外,B、C肝患者要提高換肝成功率,也要使用抗病毒藥物。早期還沒有那麼好的抗病毒藥物,換肝者若本來就有B肝或C肝,術後8成以上病毒會再回來,因為病毒已存在血液中,即使移植一個新的肝臟,仍可能再被感染。
現在已有抗病毒藥物,若病況不危急,在換肝手術前先接受治療,把病毒壓制下來甚至清除,就能減少換肝後病毒再侵犯肝臟的機率。但有些病患沒有時間等待,比如B肝猛爆性肝炎的患者,2、3天內不換肝就可能有生命危險,此時術後再接受抗病毒藥物治療也是種選擇。
尤其現在健保已給付肝臟移植後終生服用B肝抗病毒藥物,以及手術後可以打一年的B肝免疫球蛋白,這使得換肝後B肝病毒再復發機率可降到5~10%。
至於C肝,若在換肝前就透過全口服抗病毒藥物治癒C肝病毒,換肝後C肝復發的比率更是降低很多。即使術前來不及治療,換肝後也可以藉由全口服抗病毒藥物根治C肝。
活體捐贈必須是五等血親或姻親
捐肝者採微創手術可縮小傷口
活體肝臟捐贈是台灣肝臟移植主要來源,臨床上多半是子女捐給父母,或是夫妻之間捐贈。活體捐贈者意願很重要,國內法律規範必須年滿18歲、年齡上限雖無明文規定,但臨床上不建議60歲以上年長者捐贈。彼此關係必須是五等血親或姻親,其中姻親必須結婚滿2年或有小孩滿1年,以杜絕為了捐肝而結婚。捐贈前會先做血型配對,血型相同或相容的效果最好,然而若病情緊急,臨床上即使血型不相容,還是可以透過一些技術加以克服,進行移植。
活體捐贈非常注重捐贈者的安全,因此有B肝或C肝的人,本身可能也是肝硬化、肝癌的高風險群,已經「自身難保」,就不適合捐肝。但是大愛捐贈者即使是B肝帶原者,可以捐贈給同樣是B肝的患者,因為不用擔心捐贈者本身要承擔的風險。
肝臟是體內最大實心器官,重量為1~1.5公斤,分左肝與右肝,成人之間的捐贈多半是捐右邊的肝臟,最多可捐總肝臟體積的三分之二,要讓這些健康的捐贈者至少保留三分之一的肝臟。剩下的肝臟會再生,但並非再長出一個右邊的肝臟,而是剩下的左邊肝臟體積會變大,大約術後3~6個月,平均可以長回原來的8成左右。

(圖說:國內大愛器官來源有限,肝臟移植以親屬間的活體捐贈為主。)
需一併摘除膽囊
肝臟移植是個大手術,過去不論受贈者與捐贈者,都會在肚子留下40~50公分的大傷口,現在雖然留下疤痕仍在所難免,但捐贈者已經有微創手術可選擇,只會留下一個比較大(約8~10公分)、類似剖腹產的傷口,褲子拉起來就看不到,因此女性捐贈者還是可以穿比基尼,且復原時間可縮短,這樣的術式雖然困難度較高,但應該是未來的趨勢。
活體捐肝除了要捐出部分肝臟,其中膽囊由於位於左右肝交界處,所以膽囊也會跟著摘除,不過膽囊摘除對身體功能影響不大,只有少部分的人之後吃油膩的東西會拉肚子,基本上沒有太嚴重的後遺症。
肝硬化末期併發症難控制
亦可考慮換肝
肝硬化末期患者容易出現代償不良症候群,常見併發症之一是腹水,比如有男性患者肚子比快臨盆的孕婦還大,累積的腹水跑到肺部去導致呼吸困難,三天兩頭就要跑一次急診抽腹水。當使用利尿劑、抽腹水等相關治療仍無法改善時,可考慮肝臟移植。另一是胃食道靜脈瘤出血導致患者吐血,若使用藥物治療或內視鏡做靜脈瘤結紮效果仍不佳,亦可考慮移植。此外,肝硬化嚴重使得體內俗稱阿摩尼亞的氨累積升高,陷入肝昏迷,這種肝性腦病變患者也可考慮接受移植。
疑惑解除補給站
Q:肝癌使用放射治療(含質子治療)的時機?
A:質子治療也是放射治療的一種,它在穿透正常組織的時候只會釋出些許能量,等到達腫瘤位置時再釋放最大能量,所以對正常肝臟組織傷害較少。但放射治療並非肝癌治療的第一線療法。肝癌第一線療法以手術、電燒、栓塞等方法為主,若這些皆不適用,才考慮放射治療,故屬於第二線的角色。因為放射治療有其適用條件,腫瘤須少於3顆,以及腫瘤侷限於肝內局部區域。
若肝癌已侵犯血管或轉移,優先考慮的是標靶藥物、免疫療法、化學治療等,稱為「全身性治療」。
Q:肝癌較惡性,換肝前先接受質子治療,可降低換肝後肝癌復發機會?
A:目前並未看到國內外期刊有相關臨床試驗數據,此做法臨床上較為少見。
臨床上如何判斷肝癌的惡性程度?可由抽血結果、影像學表現及腫瘤大小來綜合評估,比如甲型胎兒蛋白指數突然升高,電腦斷層或磁振造影顯示腫瘤邊緣較不規則或懷疑侵犯到小血管,以及腫瘤較大顆等,都會讓醫師懷疑這是比較惡性的腫瘤。若無法透過上述檢查得到一致結論,還可進一步考慮肝臟切片檢查。
不過,因為換肝就是把舊的肝臟整個換掉,所以即使事前得知肝癌較為惡性,只要符合UCSF換肝條件,做法上也沒有不同,而是在換肝後,較為密切地追蹤。
整體來說,若換肝條件不符合UCSF標準,復發機率相對較高;若符合UCSF條件,腫瘤復發機率可控制在5%以下,之所以不是零,是因為也許癌細胞在換肝前已有影像學檢查也難以看出的小血管侵犯,或癌細胞悄悄轉移到血液、肺臟、骨頭、淋巴結等處而未能發現。
通常肝癌患者換肝後半年到一年,是肝癌復發機率最高的時機,所以要密切追蹤,一年之後復發機率就會降低了。
Q:有脂肪肝不適合捐肝嗎?
A:脂肪肝太嚴重確實不適合,因為有過多脂肪堆積,捐出去的肝臟功能恐怕也不那麼好。不過脂肪肝可透過減重、運動而明顯改善,臨床上曾有捐肝者先透過運動、飲食控制及調整作息等方式改善脂肪肝後,就順利捐肝給家人。
Q:本來有C肝病毒,已經治癒,還會罹患肝癌嗎?
A:C肝或B肝口服抗病毒藥物針對的是「病毒」部分,無法治療已經存在的肝硬化或肝腫瘤,所以,即使體內的C肝病毒已經清除,但若本來已有肝硬化或肝癌,未來仍有罹患肝癌的可能。
請別錯過本期其他精彩內容…
- 總編輯的話/名人的保肝效應
- 感念台灣肝病防治重要推手─國際肝病權威 陳定信院士辭世
- 篩檢──2025台灣根除C肝的關鍵!
- 新冠病毒會像B、C肝病毒慢性化? 解答病毒關鍵疑惑!
- 林老師診療室 / 為什麼新冠病毒 也會傷肝?
- 肝病診療室 / 肝癌侵犯肝門靜脈!該怎麼治療?
- 肝病診療室 / 人好好的,為何突然猛爆性肝炎?
- 愛肝新樂園 / 防瘟疫,勿忘防肝病
- 生活醫館 / 十二指腸也會長腫瘤!
- 生活醫館 / 纖維吃太少,也易有大腸憩室炎!
- 生活醫館 / 闌尾炎發作拖不得! 小心破裂化膿危及生命
- 生活醫館 / 胃藥含致癌物遭下架! 如何正確使用胃藥?
- 醫療行腳 / 苗栗縣總動員 C肝高盛行區 篩檢治療一條龍
- 肝爹信箱 有問必答
- 子宮內膜癌5問 / 陳祈安教授 專業解答
- 類風濕性關節炎5問 許秉寧教授 專業解答
- 香港腳5問 全鳴鐸醫師專業解答
- 洗腎5問 吳明修醫師 專業解答
- 尿失禁4問 姜宜妮醫師 專業解答
- 好心肝故事/健檢早期發現大腸癌 義工黃梅蘭小姐: 好心肝量身訂做 安排所有
- 好心肝門診中心擴充樓層及診間 籲請各界熱烈愛心襄助